2026年3月、抗てんかん薬5成分における自動車運転に関する添付文書が改訂され、従来の一律禁止の記載が見直された。運転は生活や就労を支える重要な手段である一方、発作や薬剤の影響による安全性の確保も不可欠であり、臨床現場ではより精緻なリスク評価が求められる。本稿では、てんかんの概要および改訂対象の薬剤の特徴を整理するとともに、運転可否の判断を支えるために薬剤師が果たすべき役割について、アドヒアランス評価やリスクコミュニケーションの観点から考察する。
成人てんかんの基礎知識 おもな発作の分類と症状
てんかんは、大脳の神経細胞における過剰な電気的な興奮により、脳の発作性の症状(てんかん発作)が起きる慢性的な脳の疾患である。発作には反復性があることも特徴の一つであり、発現様式は多岐にわたる。運転可否の判断においては、発作時の意識障害の有無が重要となり、代表的な発作の分類である焦点発作と全般発作の特徴を表1に示す。
てんかん発作は、誘因なく突然生じることが多いが、以下のような発作が起こりやすくなる特定の状況(非特異的誘因)や特定の刺激が発作を誘発する(特異的誘因)ことがある。影響の程度は個人差が大きいが、特異的誘因は一部の患者にみられる一方、非特異的誘因は特定のてんかん患者に限らず認められる。
[非特異的誘因]
睡眠不足、飲酒、疲労、ストレス、月経・妊娠、抗てんかん薬の突然の変更や中断・血中濃度の低下など
[特異的誘因]
光の点滅、模様凝視、突然の音、計算、ビデオゲームなど
このような発作症状や誘因は、自動車運転時の安全性に直接関与するため、臨床現場ではその内容を踏まえた評価が求められる。
てんかん患者における
自動車運転の現状と免許取得の条件
先述のように、てんかん発作は意識障害や運動障害を伴う場合があり、症状によっては自動車運転時の安全性に大きく影響する。自動車の運転は、複雑な認知・判断・操作能力を要するため、発作が運転中に生じた場合には重大な事故につながる可能性がある。
一方、てんかんのある人の自動車事故危険率が一般人と比較してどの程度高いかについては、正確な事故件数の把握が難しいことに加え、てんかんのある人の治療状況・運転環境といった個々の要因により、厳密には不明といわれている。さらに、てんかんのある人による自動車事故のすべてが、てんかん発作が原因とは限らず、健常人と同様に単なる不注意やその他の原因によることもありうる1)。
てんかんのある人の運転中の交通事故の危険率には、てんかん発作の再発率が直接的に関連するため、諸外国含め、無発作期間が運転適性の指標の一つとして採用されていることが多い。日本において、てんかんのある人の交通事故のリスク比は無発作期間6カ月で1.38、1年で1.23、2年で1.16といわれている。一方、交通事故のリスク比としては、20歳代男性で1.70、60歳代以上で1.32、75歳以上で2.78と、てんかんのある人よりも高いリスクについても指摘されている1,2)。これらの結果から、発作が一定期間抑制されている場合には、運転リスクは一般集団と大きく乖離しない可能性が示唆されている。
日本の道路交通法においては、てんかんは一定の条件のもとで運転免許の取得・更新が可能な疾患として位置づけられている。過去一定期間の発作消失や、発作があっても意識障害を伴わないなどの条件を満たす場合、医師の診断書に基づき、公安委員会が自動車運転の可否を判断する(表2)。
これまで課題とされてきたのが、抗てんかん薬の添付文書において「眠気、注意力・集中力・反射運動能力等の低下が起こることがあるので、本剤投与中の患者には自動車の運転等、危険を伴う機械の操作に従事させないよう注意すること」といった一律の注意喚起が記載されている点だった。安全性を重視したものである一方で、実臨床においては、表2で示した条件を満たした患者について、医師が発作の状況や薬剤の効果・副作用、服薬状況、認知機能などを総合的に評価したうえで、運転可否を個別に判断している。このように、添付文書上の記載と実際の運用との間には不一致が生じていた。
添付文書改訂の意義と5剤の位置づけ
厚生労働省医薬局医薬安全対策課は、2026年3月17日付の事務連絡で、カルバマゼピン、バルプロ酸ナトリウム、ラモトリギン、ラコサミド、レベチラセタムを有効成分とする抗てんかん薬の添付文書改訂を通知。当改訂は、日本てんかん学会からの要望書を受けて検討されたものであり、当抗てんかん薬5剤の経口剤について、てんかんに係る効能に限り、当学会作成の留意事項に基づいて医師が個別の患者の状態に応じ、自動車の運転等危険を伴う機械を操作することの適否を判断することが可能となった。当抗てんかん薬5剤については、薬剤の投与初期は運転に影響を与える可能性があり特に注意が必要だが、継続投与では当該影響が軽減する可能性が示された報告3)が改訂の根拠の一つとされている。
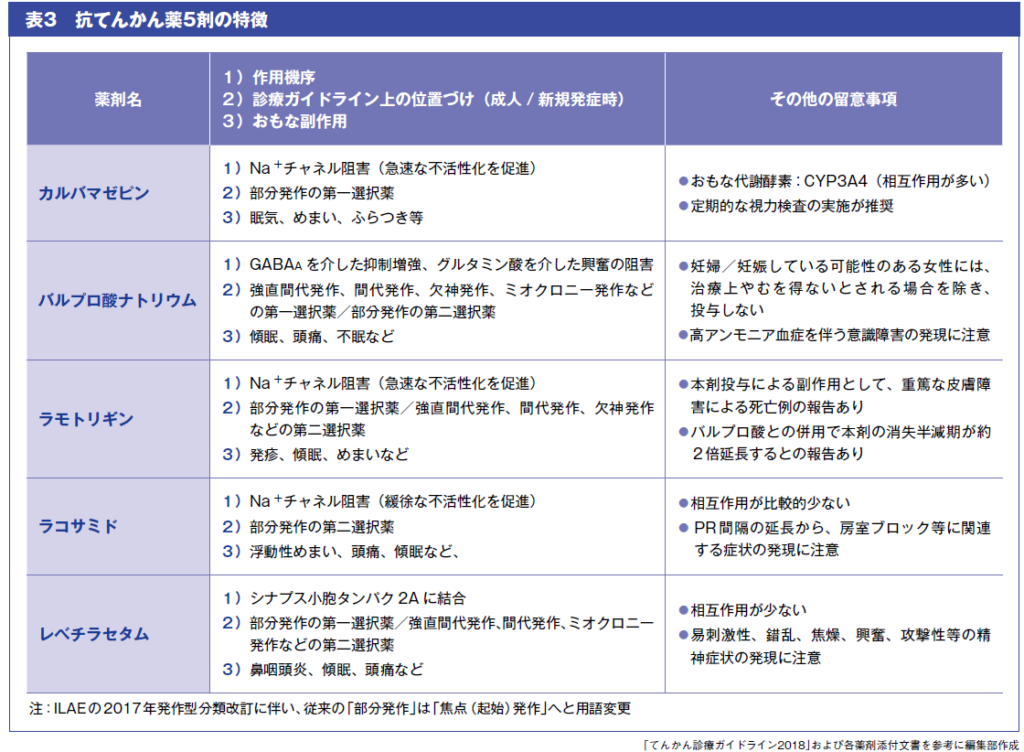
カルバマゼピン、バルプロ酸ナトリウム、ラモトリギン、ラコサミド、レベチラセタムは、てんかん診療ガイドライン等で成人てんかんの薬物治療の第一選択薬もしくは第二選択薬に挙げられており4)、国内での処方数も多い。各薬剤の特徴を表3にまとめる。
留意事項を確認
医師に求められる情報共有の視点
今回の添付文書改訂に際し、日本てんかん学会は「抗てんかん発作薬を服用しているてんかんのある人において、自動車運転や危険を伴う機械操作を行う際の留意事項」を策定、公表した。留意事項は「医師向け」(表4)と「抗てんかん薬の服用者向け」に作成されている。
医師がこれらの留意事項に基づき個別判断を行ううえで、薬剤師が担う情報収集・評価の役割はこれまで以上に重要となる。特に外来診療では、医師が把握しきれない生活実態や服薬状況を補完する役割が期待される。
例えば、副作用の生じやすい時間帯に運転していないか、服薬の乱れの背景に生活環境の変化がないか、また表4のとおり他剤からの切替時における運転中止期間を理解し、適切に守っているかなどを確認し、医師と共有することが、適切な判断と患者支援につながる。
服薬アドヒアランス評価
患者のQOLと周囲の交通安全を支える
抗てんかん薬の治療では、安定した血中濃度(治療域)の維持が発作抑制と副作用軽減に不可欠となる。服薬アドヒアランスの低下は血中濃度低下に直結し、発作の再発を招く要因となるため、患者には毎日決まった時間に服用し、飲み忘れや自己判断による服用量の増減・中止は避けるよう指導することが重要になる。
抗てんかん薬の服薬状況については、患者からの自己申告によるケースが多く、服薬の乱れが過小評価される可能性がある点には留意が必要である。特に運転を希望する患者においては、免許の取得制限や運転制限への不安から、「飲み忘れ」や「副作用の自覚」を意図的あるいは無意識に軽く伝えてしまうことも考えられる。一方、医療者側が安全性を重視するあまり、無意識にも運転制限を前提とした聞き方や問い詰めるような聴取になっている場合、患者に本音を話しにくくさせてしまう可能性もある。
自動車運転は通勤や就労継続に直結する場合も多く、現代社会においては生活基盤を支える重要な手段の一つとなっている。そのため、個々の状況を踏まえずに一律に制限を強めることは、患者の社会参加や生活の質を必要以上に損なう可能性があり、かえって正確な服薬状況の把握を困難にする要因にもなりかねない。薬剤師は、「自動車運転を制限するための確認」ではなく、「安全に運転を継続するための情報共有」であることを明確にしたうえで関わることが重要になる。患者の運転を含む日常生活の維持と、本人および周囲の交通安全の確保を両立するためには、正確な服薬状況や副作用の共有が不可欠であることを伝えるリスクコミュニケーションが求められる。