監修
帝京大学医学部附属病院 小児科 講師
伊藤 直樹 氏
体調不良や基礎疾患を抱える妊婦や授乳婦にとって、薬を使用するかどうかは常に悩ましい問題です。身近な医療専門職として相談を受ける薬剤師には、科学的根拠に基づく情報提供と丁寧な服薬指導を通じて、妊婦や授乳婦の意思決定を支える重要な役割が期待されています。近年は妊婦の高齢化や合併症妊娠の増加を背景に、基礎疾患治療との両立に加え、産後うつをはじめとするメンタルヘルスへの配慮も欠かせない視点となっています。
今回、妊婦・授乳婦の服薬指導をめぐる最近の動向を整理しながら、Shared Decision Makingの視点を踏まえた服薬指導のポイントについて、帝京大学医学部附属病院小児科講師の伊藤直樹氏にご解説いただきました。
晩産化の進行 より専門的な支援が必要
妊婦・授乳婦を取り巻く変化として、最も影響の大きなものの一つが妊婦の高齢化です。1980年代以降、男女雇用機会均等法などを契機に女性の社会進出が進み、晩婚化・晩産化が加速しました。実際、初産の平均年齢は1975年の25.7歳から2023年には31.0歳へと、約5年上昇しています1)。
こうした晩産化の進行や生殖補助医療の進歩などに伴い、近年は高血圧や糖尿病、膠原病、精神疾患といった基礎疾患を抱えた状態で妊娠に臨む女性、いわゆる合併症妊娠が増加しています。基礎疾患の治療にあたっては、かつては添付文書などの記載に基づき「妊娠したら薬は止める」とする考え方もありました。しかし、この方針が母体の健康状態を悪化させ、結果として胎児・乳児へ悪影響を及ぼすケースも明らかになってきました。そのため現在では、適切な治療によって母体の健康を維持しながら妊娠・出産を継続するという考え方が広く共有されつつあります。個々の妊婦に応じた専門的な服薬指導の重要性は一層高まっています。
妊娠から授乳期を通じたメンタルヘルスへの配慮
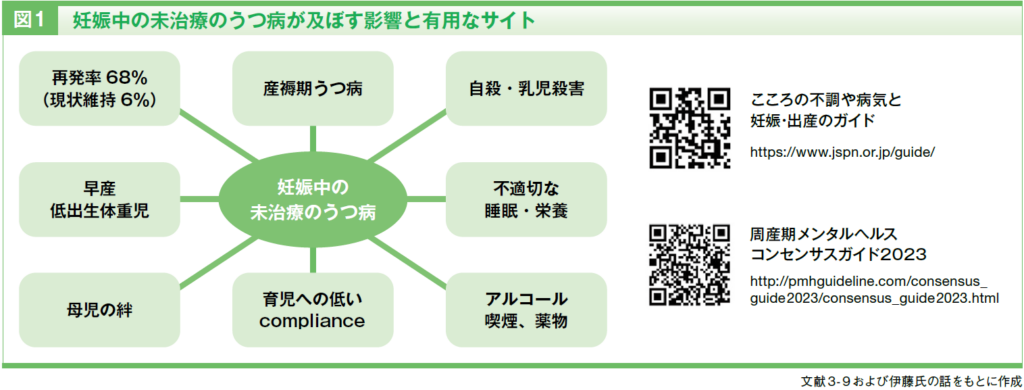
母子の健康を考えるうえで、母親の精神状態はきわめて重要な要素です。たとえば、日本における出産後1年以内の妊産婦死亡の原因(2022年)は、28.6%を自殺が占めており、これは出血や血栓塞栓などの直接産科的死亡(20.7%)、悪性腫瘍(21.0%)、心疾患(7.8%)、脳神経疾患(6.7%)を上回り最多の死因となっています2)。
これまでの研究では、妊娠中の未治療のうつ病が産褥期うつ病のリスク因子となること、不適切な睡眠・栄養状態に伴う早産や低出生体重児のリスク増加、さらには自殺や乳児殺害の要因になることなども報告されています3-9)。こうした知見を踏まえると、妊娠から授乳期にかけた継続的なメンタルヘルスへの配慮は避けて通れません。
一方で、日本の実臨床データでは、妊娠判明後に抗うつ薬の処方率が大きく低下し、その処方率は出産後も回復していないことが示されており10)、治療介入が十分とはいえない状況も見受けられます。こうした背景から、妊婦・授乳婦への精神的な支援や適切な医療への連携の重要性はますます高まっており、妊婦・授乳婦と関わる薬剤師も、周産期メンタルヘルスに関する正しい知識をもって対応することが求められます。詳しくは、日本精神神経学会・日本産科婦人科学会が作成した『こころの不調や病気と妊娠・出産のガイド(一般の方むけ)』11)や日本周産期メンタルヘルス学会が作成した『周産期メンタルヘルスコンセンサスガイド2023』12)などを参考にするとよいでしょう(図1)。
痩せ型志向や美容意識の高まり
若い女性の価値観の変化
加えて、妊娠前女性の痩せの増加や妊娠中の厳格な体重制限など、栄養状態の悪化を背景に、低出生体重児の増加も認められます13)。最近では、ダイエット目的でGLP-1受容体作動薬などを使用していた女性からの相談も散見されており、単なる低体重の問題にとどまらず、妊婦の価値観や医療リテラシーも踏まえた対応が求められます。また、ニキビ治療目的でレチノールなどを個人輸入・使用しているケースも見られることから、妊婦・授乳婦に対応する際には、保険診療外での薬剤使用も念頭に置き、情報を丁寧に確認・整理したうえで適切な情報提供を行う必要があります。
不確かな情報だらけ 情報の「交通整理」を
服薬をめぐって妊婦・授乳婦が直面する悩みの背景として、世の中に交錯する多種多様な情報の影響も考慮する必要があります。かつてのサリドマイド事件などの影響から根付いた「妊娠中は薬を一切使うべきではない」という祖父母・親世代の古い価値観の押しつけや、インターネット・SNSを通じたエビデンスに乏しい情報の拡散は後を絶ちません。さらに、エビデンスを十分に確認しないまま、安易に休薬を指示する医療従事者も存在しており、服薬に関して妊婦・授乳婦はさまざまなストレスにさらされています。
また、妊婦の服薬にあたって最大の懸念事項である先天異常は、薬剤の使用がない通常の妊娠の場合でも全体の約3%に認められます(ベースライン・リスク)。その原因は不明であることが多いものの、遺伝子異常や染色体異常などは多くみられ、妊娠中に服用した薬剤が原因とされる先天異常は全体の1%以下にすぎません14)。しかしながら、このベースライン・リスクや薬剤による影響の程度を考慮せず、「ゼロリスク」でなければ許容できないという過剰なリスク回避に走るケースも認められます。禁忌という添付文書上の強い表現が実臨床でのベネフィット・リスク評価と乖離し、妊婦の不信感を招いて適切な服薬行動につながらないといった事例がその典型です。
こうした状況において、薬剤師による服薬指導は情報の交通整理として重要な役割を担っています。ベースライン・リスクを含む服薬リスクの客観的な説明、各種エビデンスの位置づけや添付文書の記載意図のわかりやすい説明を通じて、妊婦・授乳婦が納得して選択できる環境を整えること、そして安心して治療と育児を両立できるよう寄り添う姿勢が求められます。
妊娠初期は器官形成に対する影響を考慮
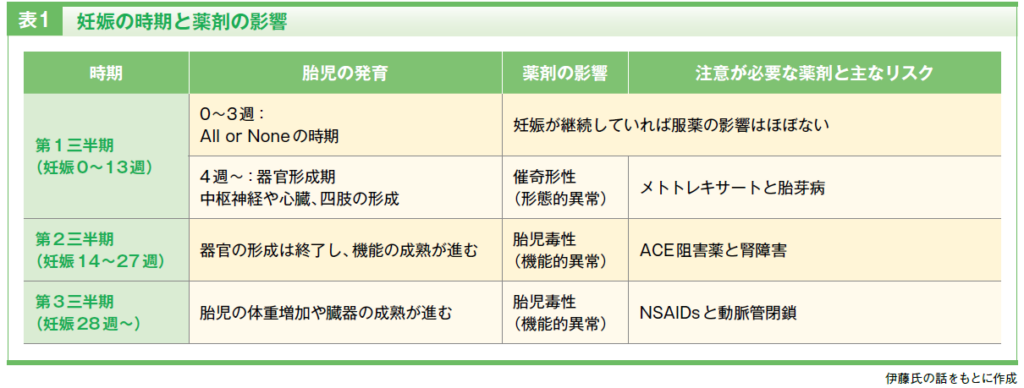
妊婦への服薬指導にあたっては、受精卵から出産までの分化の過程を踏まえたリスク評価が求められます。先天異常への影響を考える際、妊娠期は大きく表1のように区分され、各時期によって薬剤の影響は異なります。そのため、指導対象の妊婦がどの時期に該当するのかを確認し、それぞれの時期に応じた説明を行う必要があります。
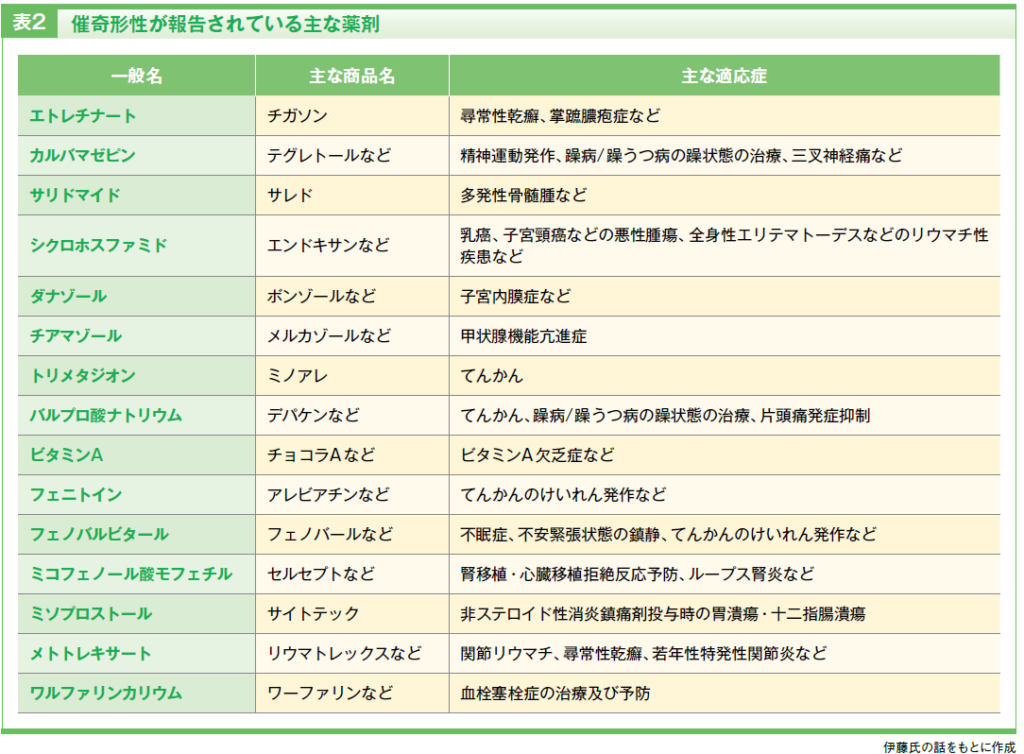
妊婦が服用した薬剤による催奇形性(形態的異常)は、基本的に妊娠第1三半期(妊娠13週頃まで)に生じます。特に器官形成期である妊娠4~7週は絶対過敏期と呼ばれ、薬剤の影響を受けやすいことから催奇形性を有する薬剤(表2)の服用には十分な注意が必要です。
なお、最終月経から妊娠診断ができない3週目頃までについては、All or Noneの時期と呼ばれる期間で、この期間に薬剤を服用し、受精卵が大きな影響を受けた場合には胚死亡となり妊娠は継続しません。一方で、薬剤の影響が軽微であった場合には修復されて正常に成長するため、形態的異常が残ることはないと考えられています。
妊娠に気づかず服用した場合には
ベースライン・リスクを踏まえた説明を
一方、妊娠4週以降の初期に催奇形性を有する薬剤を服用してしまった場合には、リスクを客観的に評価する必要があります。これは、催奇形性が報告されている薬剤であっても、実際の先天異常の頻度は必ずしも100%ではないためです。
たとえば、抗てんかん薬には催奇形性リスクを有するものも含まれますが、大規模な国際レジストリやメタアナリシスによれば、抗てんかん薬を服用していないてんかん女性の形態的異常の発生率は3.0~3.2%であるのに対して、レベチラセタム(2.5~3.5%)やラモトリギン(2.6~3.8%)はほぼ同程度、カルバマゼピンは3.5~5.4%、フェニトインは5.4~6.8%と報告されています15)。比較的リスクの高いバルプロ酸ナトリウムであっても奇形発生率は8.8~9.9%(1,450mg/日超では25.2%)であり15)、これは妊娠初期にバルプロ酸ナトリウムを服用した妊婦100人のうち、先天異常が認められるのはおおよそ10人であり、残りの90人は正常に出生し得ることを意味します。
「催奇形性の報告がある薬剤は必ず形態異常を引き起こす」という誤解から、ベースライン・リスクと同程度の催奇形性リスクしかない薬剤まで自己判断で中断し、基礎疾患のコントロール不良によって母体の健康を損なう事態は避けなければなりません。また、催奇形性リスクのある薬剤を妊娠に気づかずに服用してしまった場合に、過度な不安から不要な人工中絶につながることのないよう、ベースライン・リスクを踏まえた冷静な説明が求められます。
妊娠中期以降は鎮痛薬など身近な薬剤にも注意を
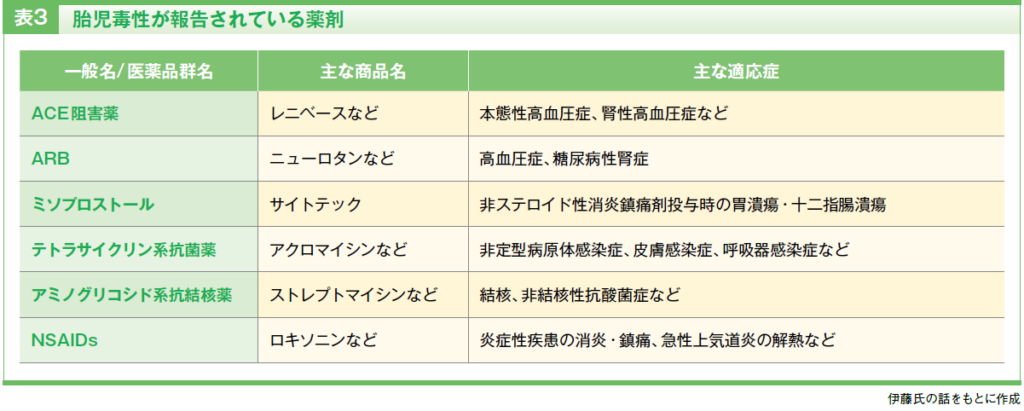
妊娠第2三半期以降(妊娠14週頃~)になると胎児の器官形成は終わることから、薬剤による形態的異常の懸念はほぼなくなります。その一方で、この時期に問題となるのが胎児の機能的異常(胎児毒性)への影響です。
表3には、胎児毒性が報告され、妊娠中期以降の投与に注意が必要な薬剤を示します。一般的に使用頻度の高い薬剤のなかでは、アンジオテンシン変換酵素(ACE)阻害薬やアンジオテンシンⅡ受容体拮抗薬(ARB)は胎児腎障害や羊水過少、肺低形成などとの関連が知られています。また、非ステロイド性抗炎症薬(NSAIDs)は胎児の動脈管収縮などをきたすことがあります。特にNSAIDsは一般用医薬品としても広く扱われており、鎮痛薬として販売されるほか、総合感冒薬に含まれることもあるため、産科主治医と相談して、鎮痛剤を選択するよう注意が必要です。
服薬しながらの授乳
授乳婦の状況に合わせた提案も
母親が摂取した成分が母乳に現れることは一般にも知られているかと思います。授乳婦が服用した薬剤や生理活性物質の多くは乳汁へと移行します。ここで問題となるのは、薬剤がどの程度母乳に移行するかではなく、母乳を通じて乳児の体内に入った薬剤がその後どの程度の影響を及ぼすかです。
乳児にも薬物代謝能があるため、授乳を通じた薬剤摂取の影響は実は限定的と言えます。明らかに授乳期の治療に適さないとされるのは、細胞毒性を有する抗悪性腫瘍薬、治療目的の放射性ヨードや抗不整脈薬のアミオダロンなどに限定され(表4)、他の多くの薬剤は授乳期にも継続して服用することができます。世界的に見ても母親の授乳中の服薬が原因で乳児に重大な影響を及ぼした事例はほとんど報告されておらず、過度な制限は必要ありません。
私たち医療者が授乳期において懸念すべきは、服薬しているからと授乳をあきらめてしまったり、逆に授乳のためにと必要な治療を中断し、母親が肉体的・精神的に追い詰められることです。近年は母乳育児のメリットが注目され、世界的に推進される状況にありますが、それが結果として、服薬を必要とする母親へのプレッシャーになっていることもあります。母体の不安定さは乳児への虐待などにもつながりかねないため、服薬指導では薬剤の乳汁移行性の情報のみにとらわれ、授乳か断乳かの選択で母親を追い込んでしまうことのないよう、逃げ道をつくるような提案も必要になります。たとえば、母乳育児を望んでいるものの、自身の治療が欠かせず、乳汁への薬剤移行を過度に心配している母親に対しては、完全母乳にこだわらず混合栄養とすることで乳児への薬剤曝露量を低減する方法を提案するなど、母乳育児への思いを尊重したかかわりを心がけるとよいでしょう。
高度化・複雑化する妊婦・授乳婦の薬物治療
こうした状況を背景に、妊婦・授乳婦に対する薬物治療はより複雑になり、服薬指導を行う薬剤師にはより専門的な知識が必要になるケースも増えています。日本病院薬剤師会では、妊婦・授乳婦専門薬剤師や妊婦・授乳婦薬物療法認定薬剤師といった専門性の高い薬剤師の養成にも力を入れており16)、専門薬剤師が関連診療科と連携しながら妊婦・授乳婦に対する薬物治療の最適化に尽力する事例も増えてきました。
それに加え、2005年には厚生労働省事業として、国立成育医療研究センター内に「妊娠と薬の情報センター」が設置されました17)。ここでは、妊娠・授乳中の薬物治療に関して、妊娠中や妊娠を希望する方からの相談に対応するとともに、国内外の疫学情報の収集や薬剤情報のデータベース化など、妊婦や授乳婦におけるエビデンス創出に向けた活動が進められています。この事業では、全国の拠点病院への「妊娠と薬外来」の設置も進められ、拠点病院への通院の有無にかかわらず相談できるようになりました。2017年度には全国47都道府県すべてに設置が終わり、現在では年間2,000件程度の相談を受けています。本外来は自費診療ですが、国や都道府県からの補助により負担軽減も図られており、より専門的な相談が必要だと判断されるケースなどについては受診を検討していただくのもよいでしょう。本外来が設置された拠点病院や外来の予約方法、妊娠と薬に関する最新の情報などについては、妊娠と薬の情報センターのホームページ17)を参照してください。
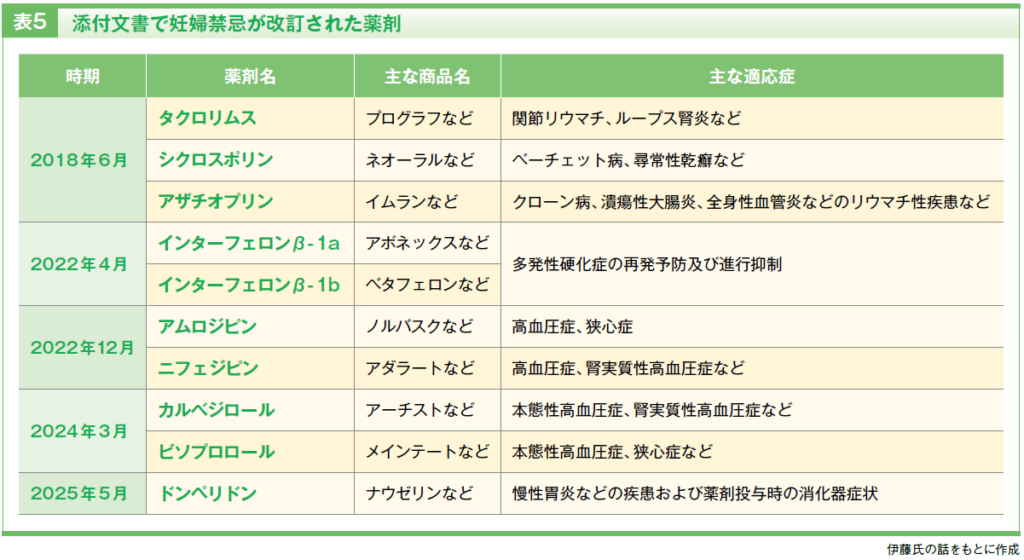
添付文書における限界 妊婦禁忌改訂の動向
薬剤承認時の臨床試験において妊婦や授乳婦への投与を検討することは難しく、動物実験の結果に基づいて禁忌が設定されている薬剤も少なくありません。動物実験での結果が人間でも当てはまるとは限らず、このデータのみで催奇形性や胎児毒性と治療効果とのリスク・ベネフィットを評価することには限界もあります。
こうした状況を背景に、2016年には妊婦・授乳婦を対象とした薬の適正使用事業が開始され、妊娠と薬の情報センターで収集した情報に基づき、相談頻度が高い医薬品に関して禁忌事項の再検討も行われるようになりました。すでに免疫抑制剤や降圧薬などの妊婦禁忌が改訂されており(表5)、女性が安心して服薬しながら妊娠を継続できる環境も整いつつあります。近年は添付文書上に妊婦や授乳婦の項目が設けられ、薬剤によっては「治療上の有益性や母乳栄養の有益性を考慮すること」といった文言が盛り込まれるようになり、患者さんごとにその適応を評価することの重要性も明確になりました。
妊娠や授乳期におけるSDMの重要性
「Shared Decision Making(SDM)」とは、医療者と患者・家族が双方向に対話し、エビデンスに基づく治療方針を共同で決定するプロセスを指します。もしエビデンスのみを一方的に提示して特定の選択を強要すれば、それは専制政治のような独断的な診療になりかねません。
特に妊娠や授乳期においては、薬のベネフィットとリスクの情報を共有した上で、患者や家族が大切にしている価値観や個別性を深く考慮する必要があります。危険だから使わないという結論を押し付けるのではなく、服薬に伴うリスクを正しく伝えた上で、患者自身が意思決定に主体的に関与することがより重要となります。
対話を通じて診療方針を決定する上で何が重要なのかを共有し、相互理解を目指す過程こそがSDMの本質です。医療者は患者の意思を尊重し、最善の選択をともに導き出すパートナーとして、一人ひとりの生活背景に寄り添った柔軟な治療方針の策定が求められます。
妊婦・授乳婦に寄り添い納得できるゴールを目指す
治療のため服薬が必要な患者さんに対して、医療者はまずは患者さんが抱える不安に丁寧に向き合う姿勢が求められます。一方的に大丈夫だから服用してくださいと結論を押し付けるのではなく、その背景にある治療の過程、患者さんの思いや懸念を言語化し、対話の積み重ねを通じて、患者さん自身がこれなら受け入れられると感じられる「自分にとっての大丈夫」に到達できるよう支援することが重要です。
そして、服薬指導の核心は、対面での丁寧な対話を通じて納得感を共有することにあります。SDMは一度の説明で完結するものではなく、妊娠の経過や出産後の状況変化に応じて継続的に見直されるプロセスです。時間はかかりますが、継続的な対話の積み重ねが、患者さんの安心感と医療者への信頼を育んでいきます。
妊婦・授乳婦の服薬指導を担う薬剤師は、薬学的専門性を基盤に母子の安全を守る最前線に立つ重要な存在です。ただ情報を伝えるだけではなく、一人ひとりの価値観や生活背景に寄り添いながら、患者さんが大丈夫と思える選択をともに考えていく姿勢が、今後ますます求められるのではないでしょうか。
【参考文献】
1) 厚生労働省. 令和5年(2023) 人口動態統計月報年計(概数)の概況. 第1子出生時の母の平均年齢の年次推移.
2) 厚生労働科学研究費補助金・臨床研究等ICT基盤構築研究事業. 周産期関連の医療データベースのリンケージの研究. 妊産婦死亡の時期別の原因別内訳.
3) Cohen LS, et al. JAMA 2006; 295(5): 499-507.
4) Altshuler LL, et al. Am J Psychiatry 1996; 153(5): 592-606.
5) Orr ST, et al. Epidemiol Rev 1995; 17(1): 165-171.
6) Halbreich U. Am J Obstet Gynecol 2005; 193(4): 1312-1322.
7) Cohen LS, et al. J Clin Psychiatry 1998: 59 Suppl 2: 18-28.
8) Sandman CA, et al. Ann N Y Acad Sci 1997: 814: 266-275.
9) Steer RA, et al. J Clin Epidemiol 1992; 45(10): 1093-1099.
10) Fujioka I, et al. J Affect Disord 2022: 310: 60-67.
11) 日本精神神経学会・日本産科婦人科学会. こころの不調や病気と妊娠・出産のガイド(一般の方むけ)
https://www.jspn.or.jp/guide/
12) 日本周産期メンタルヘルス学会. 周産期メンタルヘルス コンセンサスガイド2023.
http://pmhguideline.com/
13) Takemoto Y, et al. Sci Rep 2016: 6: 31396.
14) 伊藤真也ほか編. 薬物治療コンサルテーション 妊娠と授乳(改訂第4版). 南山堂, ,2025
15) Andrade C, et al. J Clin Psychiatry 2024; 85(3): 24f15432.
16) 日本病院薬剤師会. 妊婦・授乳婦 専門薬剤師・認定薬剤師
https://www.jshp.or.jp/certified/nimpu.html
17) 国立成育医療研究センター妊娠と薬情報センター.
https://www.ncchd.go.jp/kusuri/
伊藤 直樹 氏
1995年金沢大学医学部卒業。東大病院研修医、東京大学大学院国際保健学専攻を経て、2003年から国立成育医療センター新生児科医員。2005年の発足時より妊娠と薬情報センター医員を現在まで兼任。その後、カナダトロント小児病院臨床薬理中毒学教室見学生、東京大学医学部小児科助教を経て、東京大学大学院生殖発達加齢医学専攻で「薬物の乳汁移行過程における乳腺上皮トランスポーターの役割に関する研究」に従事。2015年より帝京大学医学部小児科講師,新生児集中治療室(NICU)医長、現在に至る。